Dermatite Atópica: Por Que Sua Pele Coça Tanto e Como Recuperar o Controle
- Carla Knust

- há 2 dias
- 8 min de leitura
Existe uma coceira que não passa. Que acorda de madrugada. Que faz a pele sangrar de tanto coçar. Que deixa marcas nos braços que você tenta esconder com manga comprida — mesmo no verão.
Se você vive isso, sabe que não é "só uma alergia". E se você é mãe ou pai de uma criança que passa por isso, sabe o quanto dói ver seu filho sofrendo sem conseguir aliviar.
A dermatite atópica é uma doença crônica, inflamatória e imunológica da pele. Ela vai muito além da coceira — afeta o sono, a autoestima, a vida social e a saúde mental. Mas tem tratamento. E nos últimos anos, a dermatologia avançou como nunca nessa área.
Neste artigo, vou explicar o que acontece na pele de quem tem dermatite atópica, por que as crises acontecem, como é feito o diagnóstico e quais são as opções de tratamento disponíveis hoje — das mais simples às mais modernas.
O Que É Dermatite Atópica?
A dermatite atópica é uma doença inflamatória crônica da pele, de base genética e imunológica. Ela faz parte do que chamamos de marcha atópica — um conjunto de condições relacionadas que inclui asma, rinite alérgica e alergia alimentar. Nem todo paciente desenvolve todas essas condições, mas a presença de uma aumenta a probabilidade das outras.
O que acontece na pele de quem tem dermatite atópica é, essencialmente, um duplo problema:
Defeito na barreira cutânea: A pele não retém água adequadamente e permite a entrada de irritantes, alérgenos e microrganismos com mais facilidade. A deficiência de uma proteína chamada filagrina é um dos mecanismos mais estudados.
Resposta imunológica exagerada: O sistema imune reage de forma desproporcional a estímulos que não deveriam causar inflamação, gerando vermelhidão, inchaço e coceira intensa.
A dermatite atópica não é contagiosa. Não se pega por contato. É uma predisposição do organismo que se manifesta na pele.
Quem Desenvolve Dermatite Atópica?
A dermatite atópica é a doença inflamatória de pele mais comum na infância. Cerca de 15 a 20% das crianças no mundo são afetadas. Na maioria dos casos, os primeiros sinais aparecem antes dos cinco anos de idade — muitas vezes já nos primeiros meses de vida.
Em boa parte dos pacientes, a doença melhora significativamente com o crescimento. Mas em uma parcela relevante, ela persiste na adolescência e na vida adulta. E há também quem desenvolva dermatite atópica pela primeira vez já adulto — algo que tem se tornado cada vez mais reconhecido.
Fatores que aumentam o risco:
Histórico familiar de atopia (pais ou irmãos com dermatite atópica, asma ou rinite).
Viver em ambientes urbanos com baixa umidade.
Exposição precoce a irritantes e alérgenos ambientais.
Alterações genéticas na barreira cutânea.
Como a Dermatite Atópica Se Manifesta?
A apresentação varia conforme a idade, mas o sintoma central é sempre o mesmo: coceira intensa.
Em bebês (até 2 anos)
As lesões costumam aparecer no rosto — bochechas, testa e queixo — e em áreas extensoras dos membros. A pele fica vermelha, com pequenas vesículas que podem formar crostas. É comum que o bebê fique irritado, durma mal e se esfregue contra lençóis e superfícies.

Em crianças (2 a 12 anos)
As lesões migram para as dobras do corpo: atrás dos joelhos, na parte interna dos cotovelos, pescoço e punhos. A pele tende a ficar mais espessa e ressecada nas áreas de coceira crônica — um fenômeno chamado liquenificação.
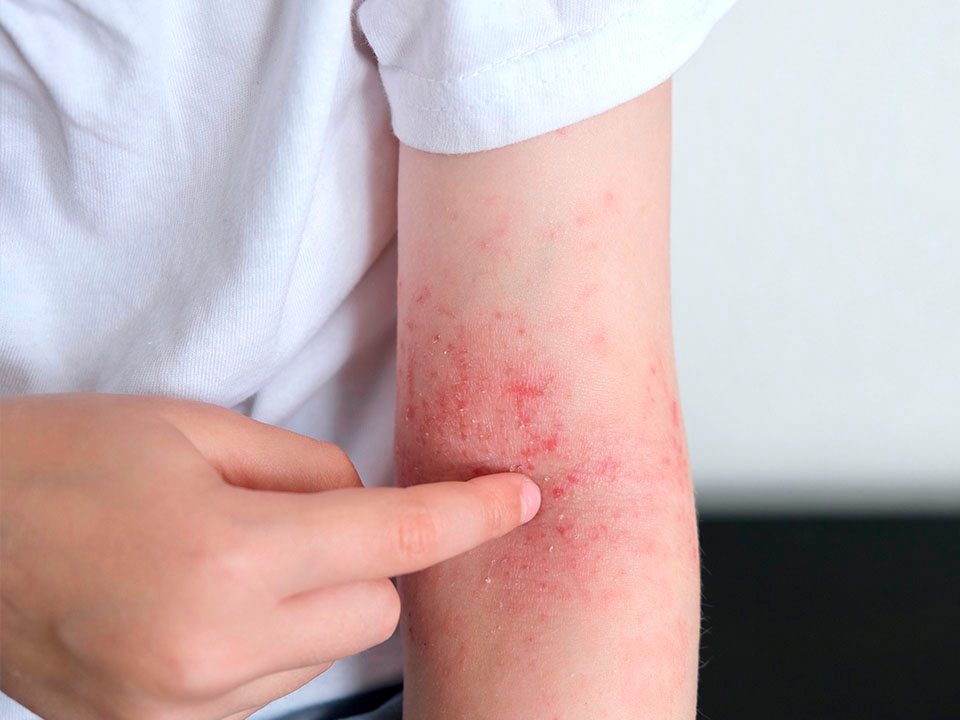
Em adolescentes e adultos
O padrão das dobras se mantém, mas podem surgir lesões nas mãos, pálpebras, pescoço e ao redor dos lábios. A pele costuma ser generalizada e cronicamente seca. Nos adultos, a dermatite atópica de mãos é especialmente incapacitante — pode limitar atividades profissionais e domésticas.

Sinais associados
Além das lesões clássicas, pacientes com dermatite atópica frequentemente apresentam:
Pele seca de forma generalizada (xerose).
Olheiras marcadas (dupla prega de Dennie-Morgan).
Palidez facial central.
Pitiríase alba (manchas esbranquiçadas no rosto, comuns em crianças).
Queratose pilar (pequenas bolinhas ásperas nos braços e coxas).
Tendência a infecções de pele por bactérias (Staphylococcus aureus) e vírus (herpes, molusco contagioso).
Gatilhos: O Que Piora a Dermatite Atópica?
A dermatite atópica é crônica, mas evolui em surtos. Identificar os gatilhos é tão importante quanto escolher o tratamento certo.
Os gatilhos mais comuns incluem:
Clima seco e frio: O inverno é a estação mais difícil para muitos pacientes. A queda de umidade resseca a pele e favorece crises.
Banhos longos e quentes: Água quente remove a oleosidade natural da pele e agrava o defeito de barreira.
Tecidos sintéticos e lã: O contato direto com esses materiais causa irritação mecânica.
Suor excessivo: Paradoxalmente, o calor intenso também pode piorar a coceira.
Sabonetes e produtos irritantes: Fragrâncias, corantes, conservantes e detergentes são vilões frequentes.
Estresse emocional: Ansiedade e tensão podem desencadear ou piorar surtos. A relação é bidirecional — a doença causa estresse, e o estresse piora a doença.
Alérgenos ambientais: Ácaro, pólen, pelos de animais e mofo podem agravar o quadro em pacientes sensibilizados.
Infecções: Infecções bacterianas e virais da pele são ao mesmo tempo consequência e gatilho de novas crises.
Como É Feito o Diagnóstico?
O diagnóstico da dermatite atópica é clínico. Não existe um exame de sangue ou biópsia que confirme a doença de forma isolada. O dermatologista avalia a história do paciente, o padrão das lesões, a idade de início, a presença de atopia pessoal ou familiar e a resposta a tratamentos anteriores.
Critérios como os de Hanifin e Rajka ajudam a sistematizar o diagnóstico, considerando achados maiores (coceira, distribuição típica, cronicidade, história de atopia) e menores (xerose, queratose pilar, dermatite de mãos, entre outros).
Exames complementares podem ser úteis em situações específicas:
IgE sérica total: Frequentemente elevada em pacientes atópicos, mas não é diagnóstica por si só.
Testes alérgicos (prick test ou IgE específica): Indicados quando há suspeita de alérgenos contribuindo para as crises.
Biópsia de pele: Raramente necessária, mas pode ser feita para descartar outras dermatoses que imitam a dermatite atópica.
O que importa mais do que qualquer exame é uma avaliação clínica detalhada e um olhar atento para o impacto da doença na vida do paciente.
Tratamento: Controle É a Palavra-Chave
A dermatite atópica não tem cura, mas tem controle — e um controle cada vez melhor. O objetivo do tratamento é restaurar a barreira cutânea, reduzir a inflamação, aliviar a coceira e prevenir crises.
Cuidados com a pele: a base de tudo
Antes de qualquer medicamento, a rotina de cuidados precisa estar bem estabelecida. Na dermatite atópica, a hidratação não é cosmética — é terapêutica.
Banho morno e curto: Máximo de 10 minutos, com água morna (nunca quente). Usar limpadores suaves, sem espuma agressiva, syndets ou óleos de banho.
Hidratação imediata: Aplicar o hidratante em até três minutos após o banho, com a pele ainda úmida. Isso sela a umidade na pele.
Hidratantes adequados: Preferir emolientes ricos em ceramidas, ácidos graxos e colesterol — componentes que repõem o que falta na barreira cutânea. Evitar produtos com fragrância.
Frequência: Hidratar pelo menos duas vezes ao dia, todos os dias — em crise ou fora de crise.
Tratamentos tópicos
Corticosteroides tópicos: Continuam sendo a primeira linha para controle de crises. Existem diferentes potências — o dermatologista escolhe a mais adequada conforme a localização e a gravidade. O uso deve ser orientado: a corticofobia (medo excessivo de corticoides) é um problema real que leva pacientes a subtratarem a doença.
Inibidores de calcineurina (tacrolimo e pimecrolimo): Anti-inflamatórios não esteroidais que são especialmente úteis em áreas sensíveis como rosto, pescoço e dobras. Podem ser usados como terapia de manutenção para prevenir recaídas.
Crisaborole: Inibidor da fosfodiesterase 4 (PDE4) em forma tópica, indicado para casos leves a moderados.
Terapia proativa
Um conceito que mudou a forma de tratar a dermatite atópica. Em vez de usar anti-inflamatórios apenas durante as crises (abordagem reativa), a terapia proativa consiste em aplicar o medicamento tópico em doses baixas, duas a três vezes por semana, nas áreas que costumam recidivar — mesmo quando a pele parece normal.
Essa estratégia reduz significativamente a frequência e a intensidade das crises. É como manter uma manutenção preventiva na pele.
Fototerapia
A fototerapia com UVB de banda estreita é uma opção eficaz para casos moderados a graves que não respondem adequadamente aos tratamentos tópicos. As sessões são realizadas em consultório, duas a três vezes por semana, sob supervisão dermatológica.
Tratamentos sistêmicos convencionais
Para casos moderados a graves que não respondem ao tratamento tópico e à fototerapia, medicações orais ou injetáveis podem ser necessárias:
Ciclosporina: Imunossupressor de ação rápida, útil para controlar crises graves. Não é indicado para uso prolongado.
Metotrexato: Alternativa para casos crônicos graves, com boa relação custo-eficácia.
Azatioprina: Opção para pacientes que não toleram ou não respondem às anteriores.
Terapias biológicas e de nova geração
Esta é a grande revolução no tratamento da dermatite atópica nos últimos anos.
Dupilumabe: Anticorpo monoclonal que bloqueia as interleucinas 4 e 13, centrais na inflamação tipo 2 que caracteriza a dermatite atópica. Foi um divisor de águas. Pacientes que sofriam há décadas viram uma melhora dramática em semanas. Aprovado para adultos, adolescentes e crianças a partir de 6 meses.
Tralokinumabe: Outro biológico, que bloqueia especificamente a interleucina 13. Aprovado para adultos.
Inibidores de JAK (baricitinibe, upadacitinibe, abrocitinibe): Medicamentos orais que inibem a via JAK-STAT, interrompendo a cascata inflamatória. Ação rápida, resultados expressivos. Representam uma nova era para quem precisa de tratamento sistêmico sem injeções.
A escolha entre essas opções depende da gravidade, da idade, de comorbidades e das preferências do paciente. O acompanhamento dermatológico é essencial para personalizar o tratamento e monitorar a resposta.
O Impacto Que Vai Além da Pele
A dermatite atópica é uma das doenças de pele com maior impacto na qualidade de vida. E esse impacto frequentemente é subestimado.
A coceira crônica perturba o sono — tanto do paciente quanto da família. Crianças com dermatite atópica mal controlada têm pior desempenho escolar, mais irritabilidade e mais dificuldade nas interações sociais. Adultos relatam constrangimento, limitações profissionais e fadiga emocional.
Estudos mostram que o impacto na qualidade de vida da dermatite atópica moderada a grave é comparável ao de doenças como diabetes e asma. Não é exagero — é dado.
Se a dermatite atópica está afetando a sua rotina ou a da sua família, saiba que buscar tratamento não é vaidade. É saúde.
Mitos Que Precisam Ser Esclarecidos
"Dermatite atópica é falta de higiene"
Absolutamente não. A dermatite atópica é uma doença genética e imunológica. Banhos excessivos e uso de sabonetes fortes, na verdade, pioram o quadro.
"É só passar hidratante que resolve"
A hidratação é fundamental, mas em muitos casos não é suficiente sozinha. A dermatite atópica moderada a grave exige tratamento anti-inflamatório ativo — e, às vezes, terapia sistêmica.
"Corticoide faz mal e não deve ser usado"
Corticosteroides tópicos, quando usados na potência certa, pelo tempo certo e nas áreas certas, são seguros e altamente eficazes. O problema não é o corticoide — é o uso sem orientação.
"A criança vai superar sozinha"
Muitas crianças melhoram com a idade, mas não todas. E mesmo as que melhoram podem ter sofrimento significativo durante os anos de doença ativa. Tratar desde cedo melhora o prognóstico e a qualidade de vida.
"É causada por algum alimento"
A relação entre dermatite atópica e alergia alimentar é complexa. Em alguns casos — especialmente em bebês com doença grave — alérgenos alimentares podem contribuir para as crises. Mas dietas restritivas sem orientação não são recomendadas e podem causar mais dano do que benefício. A investigação deve ser feita por especialista.
Em Resumo
A dermatite atópica é uma doença inflamatória crônica que vai muito além da coceira. Envolve defeito na barreira cutânea, resposta imunológica exagerada e impacto profundo na qualidade de vida. O diagnóstico é clínico e o tratamento é escalonado — desde hidratação terapêutica e anti-inflamatórios tópicos até biológicos e inibidores de JAK nos casos mais graves.
Vivemos o melhor momento da história para tratar dermatite atópica. As opções terapêuticas nunca foram tantas, nem tão eficazes. O que faz diferença é o diagnóstico correto, o tratamento personalizado e o acompanhamento consistente.
Próximo Passo
Se a dermatite atópica está impactando a sua vida ou a do seu filho, agende uma avaliação dermatológica. Em consulta, consigo avaliar a gravidade do quadro, identificar gatilhos, revisar o que já foi tentado e montar um plano de tratamento atualizado — incluindo, quando indicado, as terapias de nova geração que mudaram o cenário dessa doença.
Coceira crônica não é para ser tolerada. É para ser tratada.
👉 Entre em contato e agende sua consulta.


Comentários